氢气具有抗氧化抗炎症作用,而炎症和动脉硬化的关系十分密切,纠正动脉硬化是心脑血管事件最重要的预防策略,也是一级预防中首先考虑的关键问题。那么,氢气这种对人体十分安全的物质,可否在动脉硬化的预防中发挥作用,从而在中风和心肌梗塞这两种严重威胁人类生命的疾病中发挥预防作用,应该是氢气医学,特别是氢气健康医学重视的问题。
为了进一步深入理解这个问题,需要重点对炎症和动脉硬化关系的国际前沿研究进行学习,以找到氢气医学和动脉硬化的交叉点。
今天我们学习的文章是哈佛大学妇科医院著名科学家Paul Ridker的2018年JACC 综述文章。Inflammation, Immunity, and Infection in Atherothrombosis: JACC Review Topic of the Week
该文章在支持胆固醇理论基础上,认为炎症参与动脉斑块形成是明确的结论,主要是胆固醇升高并不是导致动脉硬化的所有因素,炎症可能是高血糖、高血压等多种因素的共同病理途径。作者认为C反应蛋白作为炎症反应指标有重要价值,但IL-6也应该是重要指标。和炎症相关的是抗氧化治疗,因为有大量文献支持LDL氧化及其促炎作用,但抗氧化疗法一直未能改变动脉粥样硬化患者的预后。因此,到目前为止,低密度脂蛋白氧化的概念还没有在临床中被证明是可行的。抗氧化治疗无效和抗氧化手段整体上发展有关。目前依达拉奉在治疗中风的应用中取得比较好的进展。这类临床抗氧化药物的广泛应用为将来动脉硬化的抗氧化预防提供了条件。
作为安全的有效抗氧化抗炎症分子,氢气有其更突出的优势。未来有条件的情况下,应该从动脉硬化预防,特别是在排除血脂血糖血压等因素的情况下,验证氢气通过抗氧化抗炎症预防动脉斑块形成的作用。可能会为氢气作为心脑血管疾病一级预防工具提供强证据。
免疫和炎症途径促进动脉粥样硬化的发生及其临床并发症。在动脉粥样硬化发生和病变并发症中,激发先天和适应性免疫反应的因素包括传统危险因素的一些方面。感染也可能直接或间接地调节动脉粥样硬化及其并发症,引起局部和全身反应,增强疾病表达。尽管抗生素的临床试验并没有减少心血管事件的复发,疫苗接种策略也没有实现临床转化,但抗炎干预已经开始显示出疗效。因此,炎症和免疫机制可以将传统和新兴风险因素与动脉粥样硬化联系起来,并为干预提供新的途径。
大量证据支持炎症和免疫在动脉粥样硬化中的作用。作者包括与国家心脏、肺和血液研究所合作召开的一系列研讨会的小组成员,以考虑和权衡有关这些主题的证据。本讨论提炼了这些多重交互的过程。
来自动物实验、人类动脉粥样硬化观察和临床生物标志物研究的令人信服的数据流都支持免疫和炎症途径在该病发病机制中的重要性。在20世纪的大部分研究中,胆固醇和随后的脂蛋白都是动脉中形成脂肪病变的关键机制。在20世纪70年代,细胞生物学方法的出现增加了与胆固醇相关的生化发现。虽然低密度脂蛋白(LDL)确实会导致动脉粥样硬化血栓形成,但其他脂蛋白组分、非脂质相关基因变异和生活方式也会影响这种疾病。事实上,几乎有一半的人群可以携带亚临床动脉粥样硬化,而没有传统风险因素的高负担。因此,仅升高的LDL不能解释动脉粥样硬化的全部负担。
动脉粥样硬化作为一种动脉平滑肌细胞增殖性疾病的概念作为一种独立于胆固醇的致病途径而得到重视。动脉粥样硬化的发病机制图式认为,内皮细胞受到剥蚀损伤,随后血小板沉积和血小板衍生生长因子(PDGF)的释放会刺激平滑肌细胞的迁移和增殖。这些细胞所形成的细胞外基质会包裹血浆来源的脂质,从而导致动脉粥样硬化。一些人认为动脉粥样硬化类似于平滑肌瘤,这是一种由单克隆或单型途径引起的平滑肌细胞良性肿瘤。事实上,“损伤反应”假说的最初迭代将动脉粥样硬化描述为一个温和的过程,没有炎症。
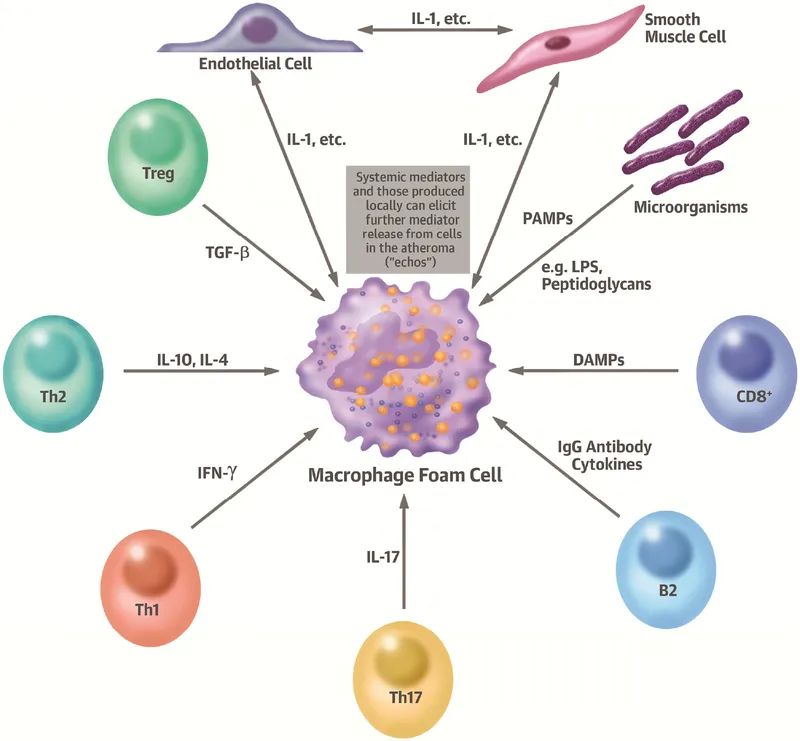
20世纪80年代单克隆抗体技术的出现,使得对人类动脉粥样硬化斑块中积累的细胞类型进行更严格的鉴定成为可能。这些研究确定了泡沫细胞在动脉粥样硬化斑块引起主要来自单核吞噬细胞(图1)。具有讽刺意味的是,最近的数据表明,平滑肌细胞可能确实会导致泡沫细胞通过化生细胞和分子特征与单核吞噬细胞。这一概念将动脉粥样硬化的增殖性概念与炎症途径结合起来。
图1 炎症和动脉硬化
在动脉粥样硬化的许多泡沫细胞上有巨噬细胞标记物的明确证明后不久,Hansson的团队和其他人描述了斑块内存在少量T淋巴细胞的存在。尽管斑块T细胞数量稀少,但相邻平滑肌细胞上II类组织相容性抗原的表达为动脉斑块中这些淋巴细胞的功能活动提供了证据。这些分子的诱导在细胞免疫反应的输入端起关键作用,在很大程度上依赖于干扰素-γ,这是Th1亚型辅助T细胞的一种特征细胞因子。因此,斑块中的T细胞远不是单纯的“旅伴”,它似乎具有免疫功能。这种对人类斑块的形态学观察为大量实验研究打开了大门,这些实验研究证明适应性免疫反应调节动脉粥样硬化的发生。这些和其他研究证实,免疫系统的细胞,无论是先天(巨噬细胞)和适应性(T细胞和其他淋巴细胞)的肢体,都有助于动脉粥样硬化(图1)。
在鉴定动脉粥样硬化斑块中固有免疫系统和适应性免疫系统细胞的同时,白细胞侵入动脉壁和内在血管壁细胞(平滑肌和内皮细胞)之间交换信号的工作也取得了进展。这种相互作用将免疫细胞与动脉生物学改变联系起来。细胞因子,炎症的蛋白质介质,介导白细胞和动脉壁细胞之间的信号交换。白细胞介素之所以被称为白细胞介素,是因为它们最初被认为是白细胞之间的相互作用,也可以来自血管平滑肌和内皮细胞。斑块中的白细胞和血管细胞是动脉粥样硬化发生过程中炎症的主角,细胞因子为这些行为体提供了沟通的对话。细胞因子的一个子集,趋化因子,介导斑块中的细胞迁移。趋化因子参与白细胞的招募,从管腔表面直接迁移到斑块,也可以刺激平滑肌细胞的迁移。
我们现在认识到,炎症和免疫反应可以促进疾病的发生,也可以调节缓解有害作用,促进病变的解决或修复(图1)。除了单核吞噬细胞的促炎亚群外,修复性或较少炎性人群也参与了动脉粥样硬化的调节。单细胞分析表明,白细胞亚型比以前认识到的要复杂得多。T细胞不仅能刺激炎症反应,也能抑制炎症反应(如调节性T细胞Treg和Th2淋巴细胞)。B2淋巴细胞有加重动脉粥样硬化的倾向,而B1淋巴细胞的产物有抗动脉粥样硬化的作用。最近发现的一种B淋巴细胞亚类被称为先天反应激活因子(IRA) B细胞可以通过增强Th1反应来加重小鼠的动脉粥样硬化,说明了参与体液和t细胞介导免疫的细胞之间的联系。抗炎细胞因子(如IL-10、IL-4)倾向于减轻细胞因子如白介素-1和干扰素- γ (IFN-g)的促炎作用。除了抗炎适应和先天反应,我们现在认识到脂质分解介质也可以调节动脉粥样硬化的发生。
越来越多的证据支持,骨髓细胞在动脉粥样硬化血栓形成中的作用。
随着年龄增长,骨髓干细胞会发生基因突变,从而在外周血中产生白细胞克隆。那些拥有这些突变白细胞克隆的人更容易患上白血病。出乎意料的是,拥有这种白细胞克隆体的人发生心血管事件的几率显著增加。这种实体被称为不确定潜力的克隆造血(CHIP),构成了新近确认的心血管疾病的潜在危险因素。这些最近的发现强调了先天免疫细胞和动脉粥样硬化血栓形成之间的另一种联系。
压倒性的证据支持一系列复杂的、多边的、严格调控的免疫和炎症反应,这些反应引发动脉粥样硬化,在动脉粥样硬化的发展阶段进行一场“拉锯战”,相互竞争的积极和消极影响导致了这种疾病的潜伏期延长。最终,这些途径可以调节导致斑块破坏的各个方面,为血栓形成提供一个病灶。炎症和免疫介质也影响凝血和纤溶,这为它们调节动脉粥样硬化并发症的能力提供了另一个方面。炎症和免疫途径没有取代或挑战传统的危险因素,而是提供了将这些危险因素与引起疾病及其并发症的血管壁细胞行为改变联系起来的机制解释。因此,
炎症、免疫和感染可促进动脉粥样硬化或引发动脉粥样硬化事件的观点,绝不能挑战胆固醇对疾病发展起关键作用的观点。相反,它为极其复杂的病理生物学过程增加了另一个维度。
动脉粥样硬化血栓形成的炎症和免疫机制是什么?
阐明在动脉粥样硬化发生过程中发挥作用的免疫和炎症途径并不能阐明释放其功能的触发因素。低密度脂蛋白可以激活T细胞,在传统的风险因素和适应性免疫之间提供了一种联系。虽然
有大量文献支持LDL氧化及其促炎作用,
但抗氧化疗法一直未能改变动脉粥样硬化患者的预后。因此,
到目前为止,低密度脂蛋白氧化的概念还没有在临床中被证明是可行的。血管紧张素II可以作为一种促炎刺激。适应性免疫也参与实验性高血压,将高血压与免疫和炎症途径联系起来。内脏脂肪组织通过促炎细胞因子的细化为斑块炎症提供了另一种潜在刺激。这些观察结果将肥胖和胰岛素抵抗与动脉疾病中的炎症途径联系起来。这些例子说明了传统的危险因素是如何通过调节动脉粥样硬化发生的方式与免疫和炎症系统相结合的。
生物进化出免疫和炎症反应可能主要是为了保护机体免受感染。为了寻找这些宿主防御机制的触发点,研究者在过去的几十年里花费了大量的精力来研究感染因子在动脉粥样硬化及其并发症中的可能作用。这些研究鉴定了动脉粥样硬化斑块内病毒和细菌病原体的核酸和抗原标记物。此外,细菌产物可刺激血管炎症。在极端的例子中,革兰氏阴性细菌内毒素引起内皮细胞强烈的炎症反应,这解释了感染性休克的大部分发病机制(图2)。内毒素血症水平较低确实与心血管风险有关。血清流行病学研究提供的证据表明,感染(尤其是肺炎衣原体感染)与心血管疾病和动脉粥样硬化并发症的易感性有关。然而,前瞻性和更好的对照研究并不支持许多将感染与动脉粥样硬化联系起来的早期观察性血清流行病学研究。一波临床试验检查了抗生素治疗是否可以预防动脉粥样硬化患者的心血管事件。这些研究中最严格和最有力的研究表明,在接受测试的患者中,使用大环内酯类药物(如阿奇霉素)或氟喹诺酮类药物(如加替沙星)治疗并没有减少心血管事件。由于大环内酯类药物的使用与猝死或室性心动过速相关,因此不合理地使用大环内酯类药物预防心血管疾病可能会造成额外危险。
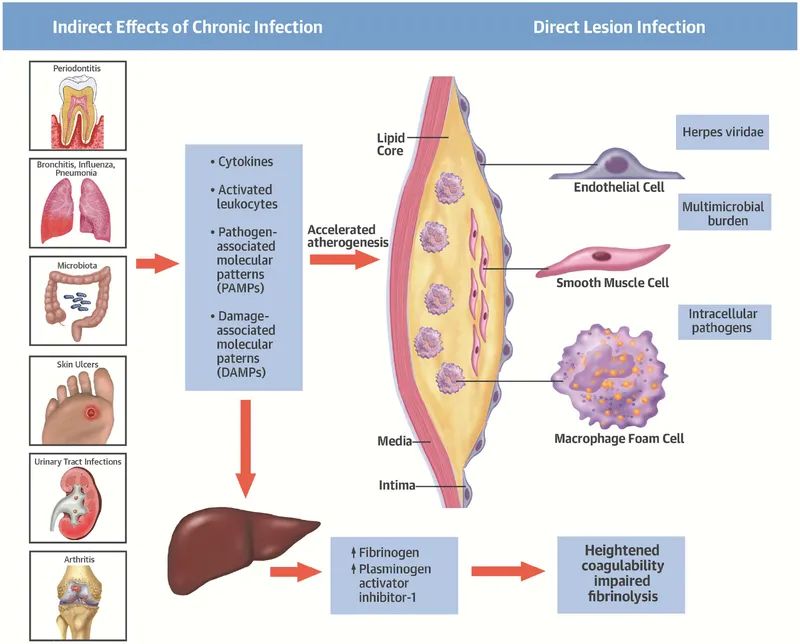
图2 多种器官的慢性感染炎症加速动脉硬化
感染与动脉粥样硬化血栓形成:间接或直接影响
尽管微生物的直接侵袭似乎并不是动脉粥样硬化的一个可操作的触发因素,但感染仍可在动脉粥样硬化事件的发生中发挥作用。血管外部位的慢性感染可以提供闷烧刺激,从而增加炎症负担。例如
牙周炎、支气管炎、尿路感染、外周动脉疾病和糖尿病患者的感染皮肤溃疡。这些部位的感染都可以产生远离动脉的炎症病灶,引起全身反应,例如c反应蛋白的适度升高,可加速动脉粥样硬化(图2)。肺炎衣原体和某些与牙周病相关的微生物制剂可以诱发先天免疫反应,加重实验性动脉粥样硬化,并与心血管事件相关。阿奇霉素尤其集中在单核吞噬细胞中,而单核吞噬细胞可能是动脉粥样硬化中衣原体等细胞内生物的宿主。然而,抗生素治疗可能不能有效地治疗细菌性牙周炎,因为不能穿透由口腔微生物形成的生物膜。胃和十二指肠溃疡相关的幽门螺杆菌感染并不影响高胆固醇血症小鼠的动脉粥样硬化,这表明传统危险因素的微生物强化具有一定的选择性。
在某些情况下,从远处感染部位进入体循环的细菌产物可能引发一波急性炎症,炎症细胞和填充动脉病变的天然血管细胞的产物都可能引发急性炎症。我们将这种现象称为“回声”效应(图2)。肺炎患者心血管事件和血栓的增加说明了远程感染如何影响这些结果。实验表明,在动脉粥样硬化中,与正常动脉相比,局部动脉对来自细菌内毒素等感染生物体的全身炎症刺激的局部炎症反应可以提供更强的局部反应。这种刺激的一个例子可能是尿毒症,内毒素从泌尿生殖系统的细菌源泄漏到循环系统。
我们最近获得了一个巨大的进展,是肠道菌群在心脏代谢疾病的重要性。细菌及其产物在胃肠道中惊人的积累为细菌产物提供了丰富的来源,如内毒素和热休克蛋白等。在上皮屏障功能受损的情况下,细菌产物可渗漏到循环中,并提供另一种炎症刺激来源,冲击粥样硬化中等待的白细胞或病变形成部位的内皮细胞。这些微生物产物,病原体相关的分子模式(或PAMPs),激活固有免疫受体,如toll样受体(TLRs),并刺激动脉粥样硬化中的白细胞和动脉细胞的激活(图2)。其他微生物产物,如三甲胺氧化物(TMAO),也可能增强动脉粥样硬化的发生。一些(但不是所有)实验和人类观察表明。
来自微生物的某些刺激可能很强烈,例如内毒素作用toll样受体4 (TLR4)。其他刺激可以通过其他先天免疫受体(如TLR2)的参与提供更微妙的激活。肽聚糖也可以作为PAMPs。其他细菌PAMPs的例子包括脂磷壁酸,它涉及TLR2;病毒和细菌DNA,可以与TLR9结合;肽聚糖,可以与TLR2结合;以及与真菌相关的甘露聚糖和β -聚糖,它们可以激活TLR2和TLR4。PAMPs还可以激活参与炎症小体的点样受体,将前白介素-1- β和前白介素-18转化为活性细胞因子。因此,虽然动脉损伤的直接感染可能不是动脉粥样化形成的关键因素,但远处的微生物可能参与系统炎症过程,对动脉血管斑块贡献助力。
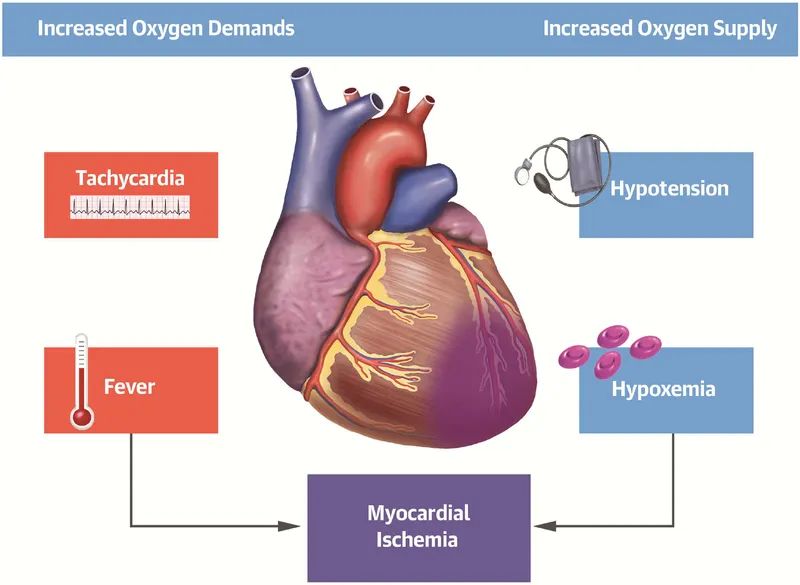
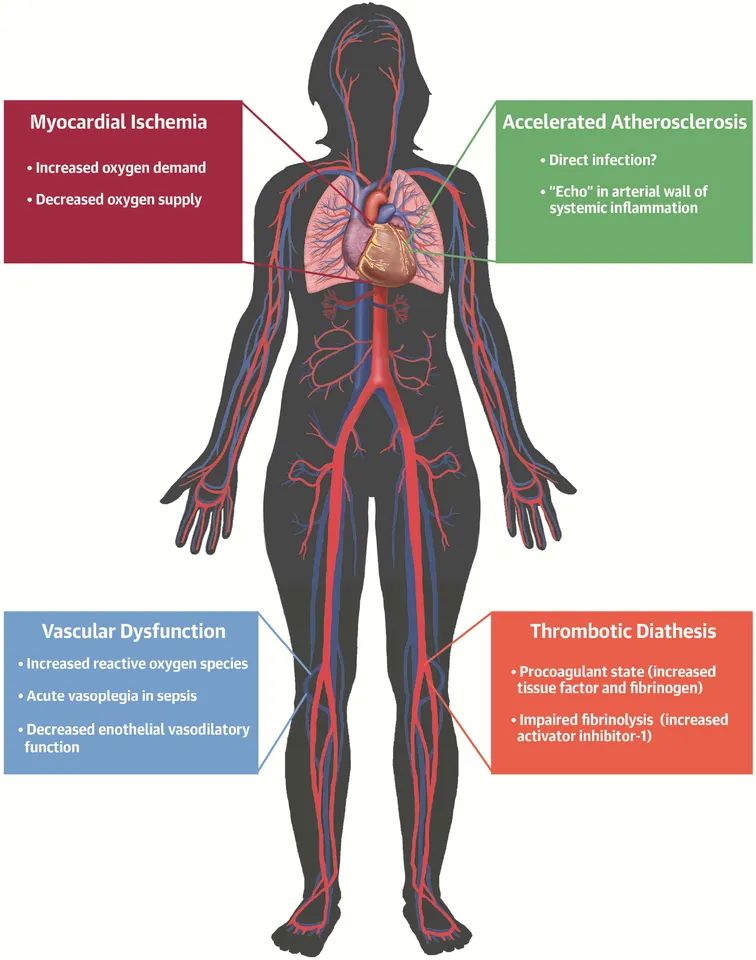
对感染的反应也可能促成动脉粥样硬化的急性并发症或扩大其后果。例如,脓毒症时,心动过速和发热可导致高运动状态,增加氧需求,易发生2型急性冠状动脉综合征(图3)。脓毒症时高血压和低氧血症引起的供氧减少可加重心肌缺血损伤。此外,急性期反应物纤维蛋白原和纤溶酶原激活物抑制剂可促进血栓形成,阻碍内源性纤维蛋白溶解(图2)。因此,虽然PAMPs一般可促进动脉粥样硬化病变的慢性演变,但细菌感染的急性后果可增加心肌氧需求量。降低氧气可用性,促进血栓形成,并削弱内源性纤溶系统清除血栓形成时的能力。事实上,近期大量的观察和病理生理学证据支持近期呼吸道感染或流感与动脉粥样硬化事件之间的联系。事实上,目前大型临床试验正在调查流感疫苗可以预防心血管事件的命题(99100例)。在脆弱人群中限制流感感染,可以消除在动脉粥样硬化中引起全身炎症“回声”的刺激(图2),以及可能导致事件发生的“需求”增加(图3)
结论
在动脉粥样硬化形成过程,大量证据支持先天和适应性免疫途径的重要性。此外,感染可急性、慢性、直接或间接地影响这种疾病过程。虽然调节适应性免疫作为一种治疗靶点尚未达到临床成熟阶段,但仍有许多疫苗接种策略正在研究中。在实验研究中,对动脉粥样硬化的疫苗接种疗法的改进继续吸引着人们对该方法的临床应用的兴趣。随着大规模试验评估
低剂量秋水仙碱和抗细胞因子策略在动脉粥样硬化风险患者中的应用,先天性免疫靶向正接近临床成熟。Canakinumab抗血栓形成结果研究(CANTOS)表明,在既往有心脏病发作和残留炎症的男性和女性中,尽管采用标准护理治疗,但通过使用抗il -1 β抗体来减轻炎症可以减少复发事件。抗炎治疗使“硬”主要不良心血管事件的主要终点显著降低15%。
先天免疫反应的生物标记物,特别是c反应蛋白,通过高度敏感的检测方法(hsCRP),已经进入临床实践,并证明其在靶向治疗患者方面的实用性,可以有效降低患者的风险。那些通过抗炎治疗将hsCRP降低到2 mg/L以下的CANTOS参与者,心血管和全因死亡率降低了30%以上。这些例子说明在试验和临床实践中,根据生物标记物评估的炎症状态指导治疗的潜力。人类基因研究为动脉粥样硬化的先天免疫途径提供了强有力的支持。例如,孟德尔随机化研究表明,
白细胞介素-6通路是动脉粥样硬化事件产生的重要参与者。
虽然直接感染可能不是动脉粥样硬化的常见驱动因素,远端感染和来自动脉外感染或定殖的细菌产物可能在慢性、持续或间歇性的基础上促进动脉粥样硬化(图2)。急性灾难性细菌感染(如革兰氏阴性败血症)可诱发2型急性冠状动脉综合征(图3)动脉粥样硬化及其并发症的途径已经开始产生用于临床实践的生物标志物。对这些途径的进一步探索可能会解决遗留风险的难以接受的负担,遗留风险超出了传统风险因素的管理。